Revista
Implante postextracción guiado y provisionalización inmediata en sector estético
Actualmente resulta imprescindible poder ofrecer un resultado estético natural e indetectable cuando reponemos un diente por una prótesis implantosoportada en el sector estético anterior. En este caso clínico se describe el abordaje postextracción con provisionalización inmediata. Además de reducir al máximo el trauma emocional y social del paciente, esta técnica tiene como principal ventaja sostener el tejido blando, previniendo su colapso y contracción.
Autores: Santi Carreras y Marta Paradís
Introducción
Actualmente resulta imprescindible poder ofrecer un resultado estético natural e indetectable cuando reponemos un diente por una prótesis implantosoportada en el sector estético anterior.
Como describe el Prof. Zucchelli, las principales causas que pueden llevar a error en estos casos son: la posición tridimensional incorrecta del implante, el déficit de tejido blando vestibular, la ausencia de pared ósea vestibular, y la elección incorrecta del diseño del implante.
Justificación de la técnica
En aquellos casos en que es posible, la técnica de elección en sector estético es el abordaje postextracción con provisionalización inmediata. Además de reducir al máximo el trauma emocional y social del paciente, tiene como principal ventaja sostener el tejido blando, previniendo su colapso y contracción.
La colocación totalmente guiada del implante desde el diseño de la prótesis final teniendo en cuenta su posición tridimensional respecto a los tejidos duros y blandos y dientes adyacentes, nos permite una precisión difícil de alcanzar “a mano alzada”.
El diseño de la parte más coronal del implante puede aportar ventajas significativas en esto casos. Un implante con cuello intramucoso aleja el gap del hueso y evita alterar el trayecto mucoso en la fase protética. Una geometría convergente permite más espacio para el tejido blando. Una superficie de este cuello compatible tanto con tejidos duros como blandos permite más flexibilidad a la hora de decidir la profundidad de colocación del implante, especialmente en alveolos irregulares. Tener varias opciones para posicionar la restauración final en relación a la plataforma del implante facilita corregir asimetrías del margen gingival respecto a los dientes contralaterales naturales.
La colocación de un injerto de tejido conectivo es necesaria para compensar la pérdida de volumen en el trayecto supracrestal de la raíz y prevenir la PSTD (dehiscencia del tejido blando perimplantario), simultáneamente a la colocación del implante y prótesis provisional. Esto permite el acondicionamiento del tejido para obtener una estética óptima. En nuestra práctica optamos por la técnica del colgajo de avance coronal. En relación al túnel, un colgajo aporta varias ventajas como simplificar la extracción, mejorar la visibilidad y reducir el riesgo de posicionar incorrectamente el implante (EPA dientes adyacentes) y permitir la reconstrucción ósea de dehiscencias o fenestraciones. El hecho de poder avanzar el colgajo es esencial para corregir una posición inicial desfavorable del margen gingival, asegurar la cobertura completa del injerto, y permite además tratar recesiones en los dientes adyacentes.
Caso clínico
Paciente mujer de 35 años, con amplia exposición gingival en sonrisa y alta demanda estética (Fig. 1, 2).
Su solicitud inicial es volver a blanquear el 21, que había sido previamente endodonciado y había recibido sucesivos tratamientos blanqueadores que habían recidivado. Refiere ligera molestia en la papila interincisiva. En la exploración radiográfica intraoral se aprecia una extensa reabsorción radicular interna, con el consiguiente defecto óseo, que se confirma con un CBCT (Fig. 3, 4, 5). Se informa a la paciente del riesgo de fractura espontanea. Esta solicita solucionar el problema antes de que avance más.
En estos casos es crítica la gestión de los tejidos blandos para compensar la pérdida del soporte por parte del trayecto supracrestal de la raíz con en ITC y provisionalización inmediata.
El plan de tratamiento propuesto es, previa planificación digital, la reposición postextracción del 21, relleno del gap bucal, injerto conectivo subepitelial y provisionalización inmediata. Tras 4 meses iniciar la fase de acondicionamiento final del tejido blando y a los 6 meses prótesis definitiva.
Planificación digital de la posición ideal del implante y fabricación de la guía quirúrgica y corona provisional (Fig. 6 y 7).
Previa anestesia se levanta un colgajo en sobre con incisiones convergentes hacia la pieza a extraer, a espesor mixto. Las papilas se inciden a espesor parcial, el colgajo se levanta a espesor total hasta 3 mm apical a la cresta ósea, donde se incide el periostio para seguir a espesor parcial, y poder así pasivizar y coronalizar el mismo. (Fig. 8 y 9).
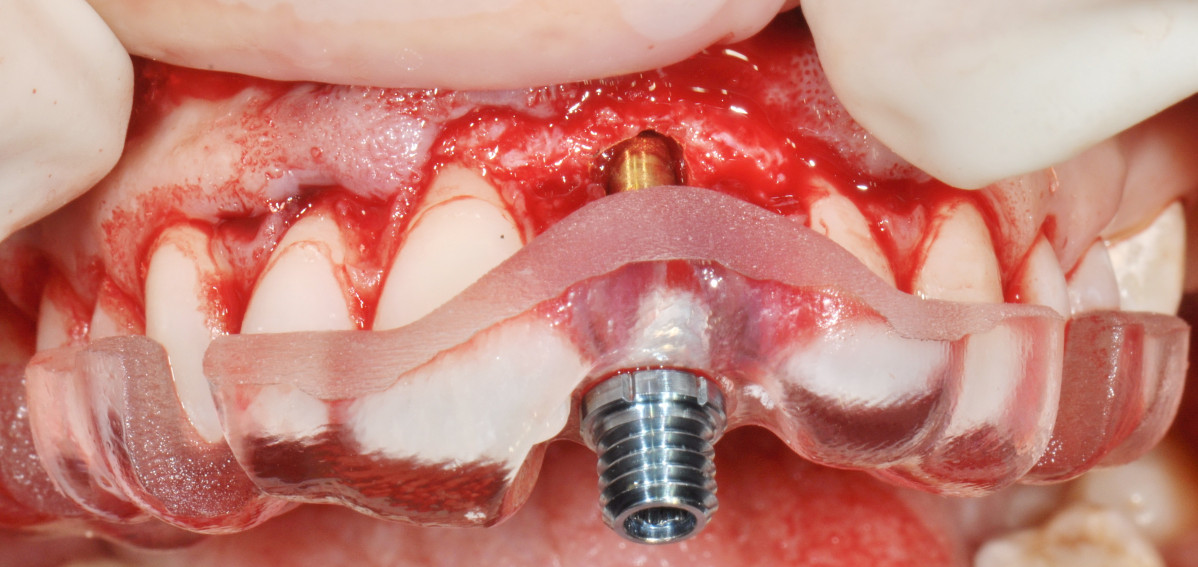
Inserción totalmente guiada de un implante Prama (Fig. 10).
Se verifica la correcta posición y estabilidad del implante (Fig. 11 y 12).
A continuación, se rellena el gap vestibular y el defecto óseo con hueso autólogo y xenoinjerto, con gran atención de que no queden partículas en la zona del injerto conectivo (Fig. 13). Obtención y desepitelización del injerto de tejido conectivo subepitelial del paladar (Fig. 14, 15), y sutura del mismo a la base de las papilas quirúrgicas 1 mm submarginal (Fig. 16).
En este caso decidimos utilizar la corona natural como provisional. Se rebasa en su posición original sobre el cilindro de titanio con composite fluido y se modela el perfil crítico y subcrítico ideal. Es imprescindible acabar y pulir minuciosamente, en especial la parte subgingival, para reducir el acumulo de placa (Fig. 17, 18).
Se finaliza la sutura del CAF con la corona en posición, el trayecto supracrestal de la misma dará apoyo al injerto y al colgajo, que colgajo debe cubrir 1 mm el injerto, y quedar 1 mm más coronal del margen definitivo deseado. En la imagen oclusal se ve la correcta salida del tornillo protésico y el volumen vestibular (Fig 19).
Tras 4 meses (Fig. 20, 21), se inicia la fase final de acondicionamiento mediante adición de composite a la corona provisional, presionando sobre el tejido ya maduro hasta modelar la emergencia simétrica a su contralateral, durante 2 meses más (Fig. 22).
A los 6 meses ya se puede proceder a realizar la corona definitiva. En este caso la paciente se decide a alinear y blanquear sus dientes antes, así que se realiza una nueva corona provisional ya que la inicial realizada con su diente natural se está oscureciendo.
Escaneamos tanto la posición del implante y de los tejidos blandos, como la actual corona, en su posición en boca, como fuera, para que el técnico de laboratorio pueda duplicar la emergencia que hemos ido modelando, y no perder la arquitectura conseguida (Fig. 23, 24).[...]
Descargar artículo completo
También puede consultar el Suplemento Monográfico de Sweden & Martina.

En el acto institucional “Donde nacen las ideas: historias reales desde el ecosistema de incubación empresarial”, celebrado en la sede de INCYDE, se ha visibilizado el impacto real y tangible de un modelo pionero de innovación y cohesión territorial.

La Complutense sigue siendo la Universidad más solicitada de la Comunidad de Madrid para el curso 2025-26.

Con el objetivo puesto en simplificar la labor del clínico, el Congreso SEPA Barcelona 2025, que se celebrará del 26 al 29 de noviembre, ha diseñado para esta edición especial un programa práctico y con las últimas tendencias, gracias a la participación de expertos de reconocido prestigio mundial. Así lo avanza en esta entrevista el Dr. Alberto Monje, vocal de la Junta Directiva de SEPA, quien destaca además la perspectiva multidisciplinar de este encuentro en el que tanto la utilidad de las tecnologías emergentes, el uso de inteligencia artificial y el tratamiento de las enfermedades periimplantarias serán protagonistas.

Fumar o vapear no solo afecta a los pulmones, sino que también dificulta la cicatrización, reduce el oxígeno, altera el microbioma bucal y aumenta el riesgo de infecciones como la periimplantitis: una inflamación crónica que puede hacer fracasar el implante incluso años después.

Los espacios interdentales siguen siendo los grandes olvidados por el 62% de la sociedad en su rutina diaria de higiene.
Esta formación se ha llevado a cabo en 11 ciudades de diferentes puntos de España

Existe un trastorno compulsivo denominado pagofagia, que puede provocar daños graves en el esmalte dental, fracturas y dolor de muelas y articulaciones maxilares.

La doctora Laura Pérez alerta de que el verano es una época especialmente delicada para quienes llevan ortodoncia, férula de descarga o retenedores, ya que un despiste en vacaciones puede echar por tierra meses de tratamiento.

Este curso pretende que los alumnos sean competentes en la realización de los pasos necesarios para poder llevar a término una investigación de calidad (protocolo de investigación, análisis estadístico, redacción de la publicación).

La Federación Española de Empresas de Tecnología Sanitaria ha celebrado un encuentro con sociedades científicas del ámbito médico y de la enfermería para poner en valor el Código Ético del sector respecto al marco de colaboración entre ambas partes.